El cáncer de cuello uterino es uno de los cánceres más comunes en las mujeres a nivel mundial. Según la Organización Mundial de la Salud (OMS) este cáncer ocupa el cuarto puesto y se estima que cada año mueren alrededor de 350.000 mujeres en edad reproductiva.
¿Alguna vez te has preguntado qué es el cáncer de cuello uterino?
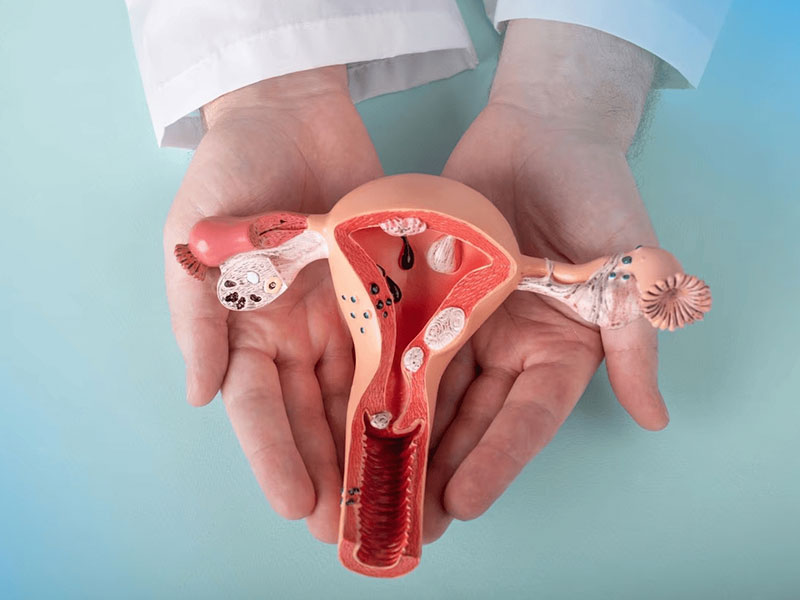
El cáncer de cuello uterino se produce cuando las células del cérvix uterino crecen de manera anormal y se multiplican de forma descontrolada. El cuello uterino es la parte inferior del útero que se conecta con la vagina y es aquí donde suelen aparecer cambios precancerosos en las células, estos cambios pueden detectarse con una prueba de Papanicolau y tratarse antes de que se conviertan en cáncer.
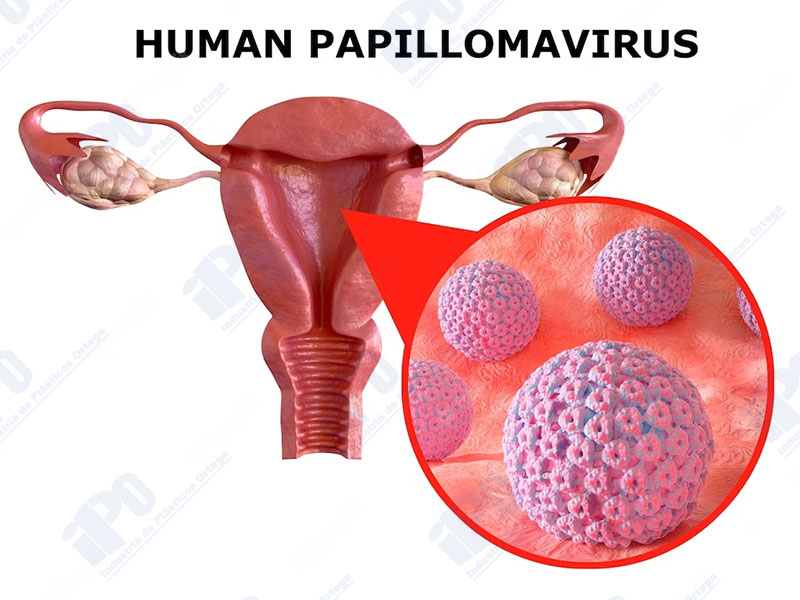
Generalmente, más del 95% de las mujeres portadoras del cáncer de cuello uterino presentan el virus del papiloma humano (VPH), que es la principal causa de infección del aparato reproductor y se transmite a través del contacto sexual. La mayoría de las personas infectadas con VPH no tienen síntomas, tanto los hombres como las mujeres pueden tenerlo y pueden eliminar el virus sin necesidad de tratamiento. Sin embargo, en algunos casos, el virus puede persistir en el cuerpo durante muchos años y puede causar cambios en las células del cuello uterino promoviendo la aparición del cáncer.
¿Cuáles son los síntomas?
En las primeras etapas el cáncer puede no presentar síntomas. A medida que avanza esta enfermedad algunos de los síntomas que pueden aparecer son:
- Sangrado vaginal normal y entre periodos menstruales;
- Sangrado vaginal después del coito;
- Dolor durante las relaciones sexuales;
- Dolor en la pelvis;
- Flujo vaginal con olor desagradable.

¿Cómo se diagnostica?
Los controles permanentes y las pruebas de detección temprana como la de Papanicolau son clave para prevenir y controlar el cáncer. Esto implica la toma de células del cuello uterino para su análisis en un laboratorio. El procedimiento es sencillo e indoloro, debes acudir a tu ginecólogo o ginecóloga de confianza para seguir este procedimiento:
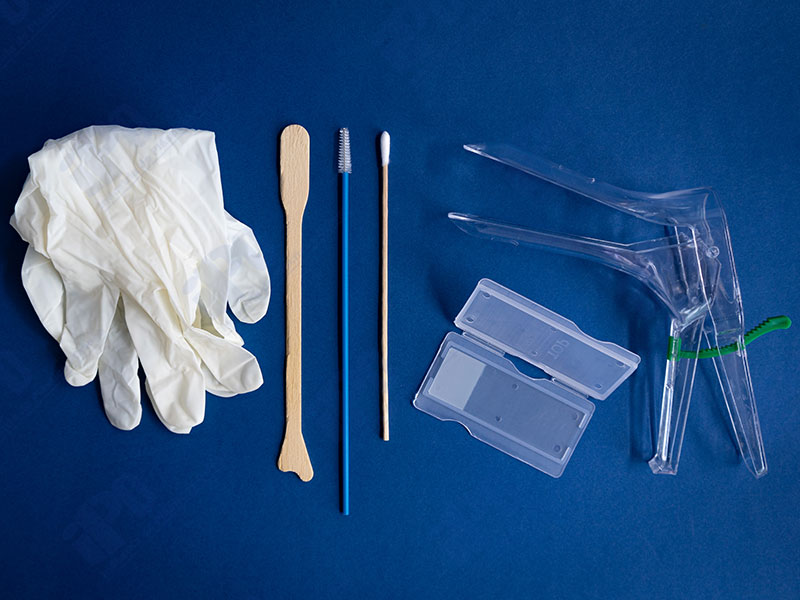
- Preparación: El médico te proporcionará una bata para cubrirse y te pedirá que te recuestas boca arriba en una camilla, debes apoyar tus pies en los estribos de la camilla y sentirte cómoda.
- Examen vaginal: El médico insertará el espéculo vaginal dentro de tu aparato reproductor para mantener las paredes vaginales abiertas y tener una mejor visión del cuello uterino. Puedes sentir incomodidad, pero tranquila, este procedimiento no es nada doloroso y más aún si se usan los espéculos desechables acorde al tamaño de tu vagina.
- Obtención de la muestra: El médico utilizará un cepillo citológico o una espátula de madera o plástico para tomar una muestra de las células del cuello uterino que se colocará en un portaobjetos de vidrio, se protegerá con spray fijador y se enviará al laboratorio para su análisis.
- Finalización del examen: Para concluir se retira el espéculo suavemente, bajarte de la camilla y vestirte.
Al obtener los resultados de laboratorio debes acudir nuevamente a consulta para recibir un diagnóstico de tu ginecólogo o ginecóloga. Cabe recordar que las infecciones leves pueden tratarse con medicamentos y/o tratamientos, pero si se detectan cambios precancerosos el médico puede recomendar pruebas adicionales como una colposcopia o una biopsia.
¿Cómo se trata?
El tratamiento del cáncer de cuello uterino depende de la etapa en que se encuentre la enfermedad. Las etapas se clasifican según el sistema de estadificación TNM (Tumor, Nódulos linfáticos y Metástasis), que tiene en cuenta el tamaño del tumor, la afectación de los ganglios linfáticos cercanos y la presencia de metástasis en otros órganos.
Las etapas del cáncer del cuello uterino son las siguientes:
Etapa 0: El cáncer está en la capa más superficial del cuello uterino y no se ha extendido a tejidos más profundos, también se conoce como carcinoma in situ.
Etapa I: El cáncer está presente sólo en el cuello uterino y no se ha extendido a otros órganos cercanos este se divide en dos sub etapas.
Etapa IA: El cáncer se encuentra en una zona del cuello uterino y no es visible sin un microscopio;
Etapa IB: El cáncer es más grande y se puede ver sin un microscopio.
Etapa II: El cáncer se ha extendido más allá del cuello uterino a otros órganos cercanos como la vagina, pero no ha llegado a los ganglios linfáticos. También puede dividirse en dos subetapas
Etapa IIA: El cáncer se ha extendido del tejido cercano al cuello uterino, pero no a la parte superior de la vagina;
Etapa IIB: El cáncer se ha extendido a la parte superior de la vagina.
Etapa III: El cáncer se ha extendido a los ganglios linfáticos cercanos y posiblemente a los tejidos cercanos, Al igual que las anteriores también se divide en dos sub etapas.
Etapa IIIA: El cáncer ha llegado a los ganglios linfáticos que están alrededor de los vasos sanguíneos que van a los riñones.
Etapa IIIB: El cáncer ha llegado a los ganglios linfáticos que están en la pelvis.
Etapa IV: El cáncer se ha extendido más allá de la pelvis a otros órganos como los pulmones, hígado y/o huesos.
¿Cuáles son los factores de riesgo?
Existen varios factores de riesgo que pueden aumentar las posibilidades para desarrollar el cáncer, de ellos incluyen:
- Estar infectado por el virus del papiloma humano (VPH), a través de una transmisión sexual común;
- Tener relaciones sexuales a temprana edad;
- Tener múltiples parejas sexuales;
- Presentar antecedentes de cáncer cervical en la familia;
- Fumar tabaco;
- Tener un sistema inmunológico debilitado.

Ahora que ya estás un poco más informada y conoces sobre el cáncer de cuello uterino te recomendamos algunas formas para prevenirlo.
- Vacúnate contra el virus del papiloma humano (VPH);
- Realízate las pruebas de control y detección temprana a partir de los 21 años;
- Práctica sexo seguro y utiliza protección durante el coito;
- Mejora tu sistema inmunológico haciendo ejercicio y una alimentación saludable;
- Evita fumar tabaco, tomar alcohol y otras sustancias nocivas para la salud;
- Mantenga una buena higiene vaginal/anal esto puede ayudar a prevenir infecciones;
¡Ya lo sabes! Prevenir el cáncer de cuello uterino no solo depende de un diagnóstico oportuno sino también del cuidado y de la atención que le prestes a tu salud.
Este consejo te lo damos porque pensamos en tu bienestar. ¡CUIDATE CON CARICIA!
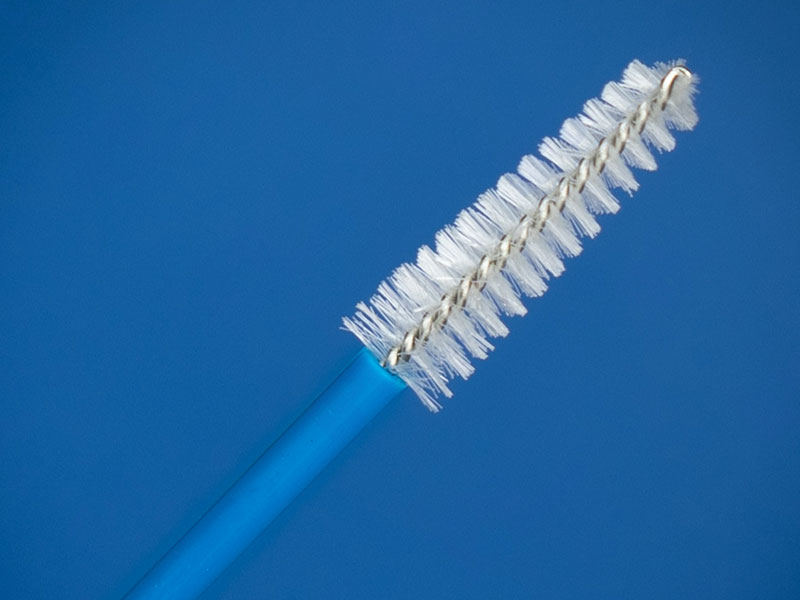
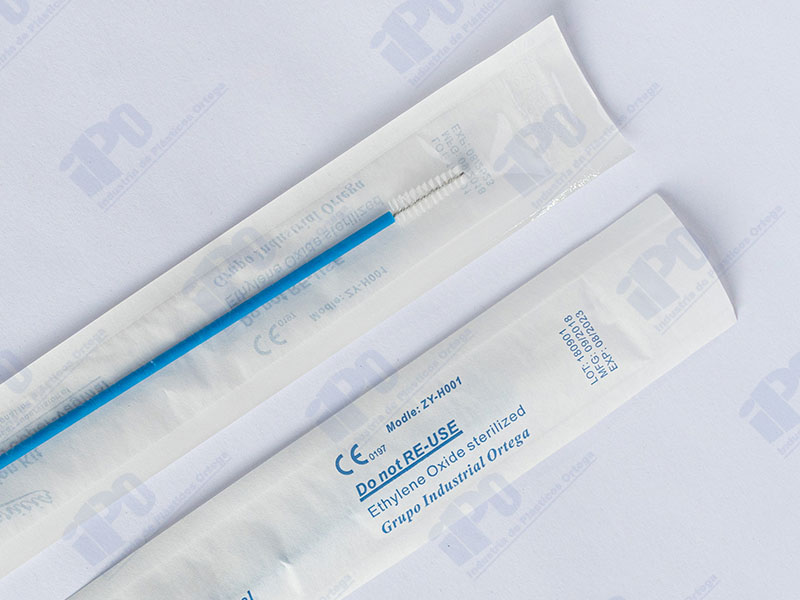
Los cepillos citológicos son herramientas esenciales en el campo de la medicina. Estos insumos médicos se utilizan para la toma de muestras de células de diferentes partes del cuerpo como el cuello del útero, la cavidad oral o el conducto biliar.
La función principal del cepillo citológico es obtener una muestra de células que luego se examinarán en el laboratorio, y así detectar anomalías celulares que pueden ser el inicio del diagnóstico de enfermedades como la hepatitis, el VIH, la enfermedad inflamatoria intestinal o el cáncer.
En el último caso, la citología es una prueba de detección de cáncer cervical que pueden padecer mujeres de todas las edades, a esta prueba también se la conoce como Papanicolau. Realizarse este procedimiento por lo menos una vez al año, es esencial en la detección temprana del cáncer cervical y en los últimos años ha aportado con la disminución de la tasa de mortalidad por esta enfermedad.
Es importante destacar, que la toma de muestra con el cepillo citológico debe ser realizada por un profesional médico capacitado. La técnica de recolección de células garantiza la efectividad del resultado y minimiza las molestias del paciente. Además el uso del cepillo citológico debe ir acompañado de otras pruebas con insumos médicos especializados como: espéculos vaginales, citoespátulas, guantes de examinación, aplicadores, portaplacas y portaobjetos.
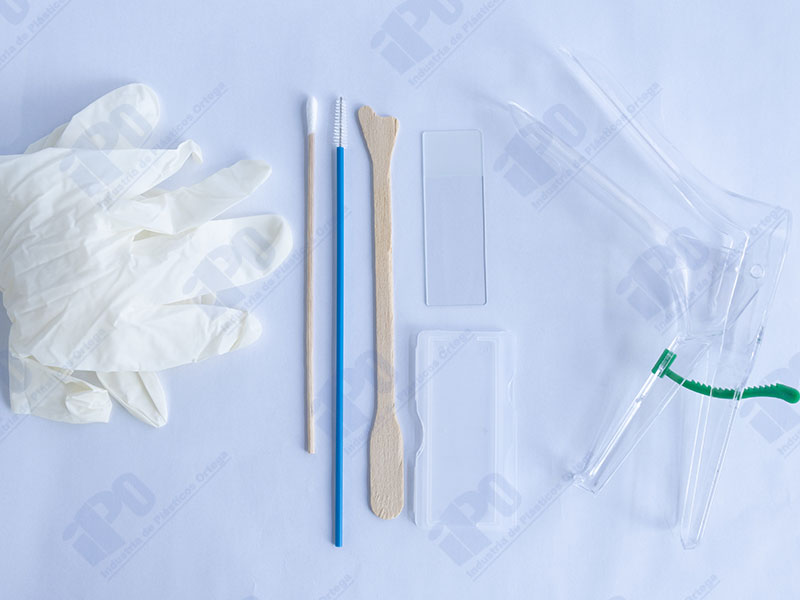
Existen diferentes tipos de cepillos citológicos según la parte del cuerpo donde se vayan a utilizar. Por ejemplo, el cepillo citológico cervical tiene un diseño en forma de cono, que permite la recolección de células del cuello uterino sin causar daño. Estos cepillos están hechos de materiales suaves y flexibles para minimizar la incomodidad del paciente durante la prueba; Por otro lado, los cepillos citológicos orales se utilizan para obtener muestras de células de la cavidad oral detectando el cáncer oral y otras enfermedades.
Coméntanos si te gustó este artículo y no olvides seguirnos en nuestras redes sociales
Si hablamos, en general, de contenedores podemos encontrar una gran variedad de colores y tamaños en el mundo. Están elaborados con distintos materiales como el metal o el plástico. Los contenedores sirven cómo recipientes para facilitar el manejo y transporte de alimentos, basura, materiales y objetos. Pero, la gran pregunta aquí es:
¿Qué son los contenedores para objetos cortopunzantes?
Los contenedores para objetos cortopunzantes son recipientes rígidos herméticos y desechables para residuos cortopunzantes de uso médico o cosmético. Se usan para el almacenamiento temporal y desecho de elementos y herramientas que utilizan los profesionales de la salud, como agujas, navajas, cuchillas, etc. También, se lo puede llamar guardián y tiene la función de proteger a todas las personas que tengan contacto con objetos cortopunzantes y que necesiten desecharlos de manera segura y confiable.

¿Qué material se usa en la elaboración de los contenedores para objetos cortopunzantes?
Un contenedor para objetos cortopunzantes está compuesto por dos partes:
1.- El contenedor o recipiente que está elaborado en polipropileno habitualmente de color rojo (o amarillo), que hace referencia a la peligrosidad de los desechos médicos y hospitalarios.
2.- Una tapa blanca o transparente en polipropileno con cierre de seguridad inviolable que se engancha al contenedor evitando derrames o contacto con los desechos. Tiene a su vez, una doble tapa de seguridad, la mayor parte de ellas.
¿Qué tipos de contenedores de objetos cortopunzantes existen?
Contenedor biológico para cortopunzantes tipo lonchera

Contenedor biológico para cortopunzantes tipo galón

Contenedor biológico para cortopunzantes cilíndrico

Contenedor biológico para cortopunzantes rectangular

¿Por qué los contenedores para objetos cortopunzantes BIOMED BY CARICIA son de uso médico?
Estos contenedores para objetos cortopunzantes son de uso médico porque todos los profesionales involucrados en el ámbito de la salud pueden hacer uso de ellos; tanto médicos, enfermeras, estudiantes de medicina y todas las personas que estén relacionadas dentro de un hospital, clínicas, veterinarias, laboratorios, etc.
Así mismo, son de uso médico porque dentro de los contenedores se puede colocar objetos cortopunzantes como: agujas, gilets, hojas de bisturís, lancetas, depresores para lengua, cito espátulas de madera o plástico, ampollas de medicamentos, limas de endodoncia, pericraneales y todo objeto que por sus características punzantes o cortantes pueden dar origen a un accidente infeccioso.
No deja de ser cierto, que también se puede usar contenedores en barberías, centros estéticos, dermatológicos, dentales y hasta en centros de tatuajes permanentes y temporales (cejas, pestañas, etc). Todo establecimiento cuya actividad esté en contacto con desechos contaminados por fluidos como sangre o saliva.
¿Cuáles son las características que tiene un contenedor para objetos cortopunzantes BIOMED BY CARICIA?
- Es un dispositivo de cierre de seguridad inviolable
- Resistente a ruptura o perforación por objetos cortopunzantes
- Con base plana y paredes gruesas
- Tiene una etiqueta de identificación con símbolo universal de riesgo biológico
- Es de color rojo y la tapa de color natural, con seguridad inviolable que se engancha al contenedor y una cubierta para el sellado hermético.

Lo más interesante de los contenedores para objetos cortopunzantes BIOMED BY CARICIA es que tienen línea de llenado máximo, signos de advertencia acorde a la normativa de salud y soportes para su instalación*, de esta manera el contenedor se quedará fijo y evitará derrames o filtraciones de los mismos objetos, cuidando la integridad del personal que los utiliza y de los pacientes.
*Se aplica para ciertos contenedores.
Si quieres saber un dato importante, es que nuestros contenedores BIOMED BY CARICIA estuvieron en el proceso de vacunación que implementó el Gobierno Ecuatoriano sobre la pandemia COVID-19. Fueron utilizados como suministros médicos de enfermeras, médicos, laboratoristas en diversos hospitales, clínicas y centros de vacunación masivos.